

तस्वीर तथा आवरण तस्वीर : दिपन पोखरेल
ल्यापारोस्कोपी विधिबाट स्त्रीरोगको उपचार गर्दा महिलाहरुको पेटको सुन्दरता कायम हुने, अस्पताल बसाइ आधा नै कम हुने, घाउ पाक्ने खतरा ज्यादै न्यून हुनेजस्ता अनेकौँ लाभहरु हुने भए तापनि दक्ष जनशक्तिको कमी, सेवाको कम उपलब्धता लगायतका कारण यो विधिको उपचार सेवाबाट धेरै सेवाग्राही वञ्चित भई परम्परागत चिर्ने विधिबाटै उपचार गराउन बाध्य भइरहेका छन् ।
पेटमा धेरै बोसो हुने मोटा महिलाका लागि त यो दुरबिन विधिको सेवा अझ लाभदायक हुन्छ भने खर्च पनि तुलनात्मक रुपमा कम पर्छ तर पनि धेरै बिरामी यो विधिबारे अनभिज्ञ छन् ।
यो अत्याधुनिक उपचार पद्धतिका बारेमा जानकारी दिने उद्देश्यले धुलिखेल अस्पतालका प्रसूति तथा स्त्रीरोग विशेषज्ञ, प्रा.डा. सुमनराज ताम्राकारसँग कुराकानी गरी यो लेख तयार गरिएको छ ।
स्त्री रोगको उपचारको कुरा गर्दा ल्यापारोस्कोपी विधि निःसन्तान समस्याको उपचारमा निकै उपयोग भइरहेको छ ।
डा. ताम्राकारले स्त्री तथा प्रसूति रोग विषयमा एमडी गरी अस्ट्रिया, इजरायल र कोरियामा गाइनोकोलोजिक ल्यापारोस्कोपी (Gynecologic laparoscopy) सम्बन्धी तालिम लिएपछि दुरबिन प्रविधिको यो सर्जरी सेवा शुरु गर्नुभएको हो । गाइनोकोलोजिक ल्यापारोस्कोपीका सम्बन्धमा विस्तृत विवरण उहाँकै शब्दमा :
के हो त ल्यापारोस्कोपी ?
‘शरीरमा सानो प्वाल पारेर त्यसबाट दुरबिन छिराई भिडियो मोनिटरमा पेटभित्रका अंगहरु हेरेर तिनको अवस्था के–कस्तो छ भनी हेर्ने तथा रोगको निदान गर्ने र साना प्वालबाट थप उपकरणसमेत छिराई उपचार गर्ने प्रविधि नै ल्यापारोस्कोपी पद्धति हो । ल्यापारोस्कोपिक विधि बिरामीलाई सकेसम्म सानोभन्दा सानो घाउ पारेर अपरेसन गर्ने विधि (मिनिमल इन्भेजिव सर्जरी) हो ।
पेटमा बनाइएको सानो प्वाल (बढीमा एक से.मि.) बाट दुरबिन छिराएर गर्ने विधिलाई ल्यापारोस्कोपी र योनिद्वार हुँदै पाठेघरको मुखबाट दुरबिन छिराएर पाठेघरभित्रको अवस्था हेर्ने प्रविधिलाई हिस्टरोस्कोपी भनिन्छ ।
शुरुमा रोग निदानका लागि प्रयोग भएको यो विधि पछि चिकित्सकहरुको अनुभव र आत्मविश्वास बढ्दै गएपछि रोगको उपचारमा पनि उपयोग हुन थालेको छ । पहिला कुनै पनि अपरेसन गर्नुपर्दा चिरेर मात्र सम्भव हुन्थ्यो भने चिकित्सा विज्ञानमा भएको प्रगतिसँगै सानो प्वाल पारेर मात्र पनि अपरेसन गर्न सकिने भएको छ ।

प्रारम्भमा जनरल सर्जरी अन्तर्गत पित्तथैली निकाल्ने कार्यमा धेरै नै प्रयोग भयो । दुरबिनबाट हेरेर पित्तथैली निकाल्ने जनरल सर्जरी अन्तर्गतको विधि नै पछि स्त्रीरोग अन्तर्गत तल्लो पेटभित्र रहने पाठेघर, डिम्बबाहिनी नली, डिम्बाशय र त्यसवरपर के समस्या छ भन्ने कुरा निक्र्योल गर्न र पछि उपचार गर्न पनि प्रयोग हुन थाल्यो ।
डिम्बाशयमा उत्पन्न पानी वा रगतको फोका (सिस्ट) निकाल्ने, पाठेघर निकाल्ने कार्यमा ल्यापारोस्कोपी प्रविधि प्रयोग भइरहेको छ । पछिल्लो समयमा पाठेघरमा मासु पलाएको (Fibroid) समस्याको उपचारमा पनि यो विधि उपयोग हुन थालेको छ ।
यस्तो समस्या (फाइब्रोइड) भएका महिलाको बच्चाको चाहना छ र उमेर पनि कम नै छ भने पलाएको मासुको डल्लो मात्र पनि ल्यापारोस्कोपीबाट निकाल्न सकिन्छ तर उमेर बढी नै भइसकेको छ भने यही विधिबाट पाठेघर नै निकालिन्छ । काठमाडौं तथा अन्य शहरी क्षेत्रमा पनि कतिपय स्त्रीरोग निदानका लागि यो गाइने ल्यापारोस्कोपी धेरै नै प्रयोग भइरहको छ ।
तर पाठेघर निकाल्ने, डिम्बाशयमा जमेको रगत निकाल्ने, मासुको डल्लो निकाल्ने कार्यचाहिँ सीमित अस्पतालहरुमा मात्र हुन्छ । यो प्रविधि अलि कठिन किसिमको हुने, धैर्यता चाहिने र जटिलता आउन सक्ने भएकाले यसमा लामो अभ्यास र अनुभवको जरुरत पर्छ ।
धुलिखेल अस्पतालमा सर्वप्रथम सन् २००४ मा स्त्रीरोग निदानको उद्देश्य पूरा गर्न यो सेवा शुरु गरिएको थियो । सन् २०११ देखिचाहिँ पाठेघर निकाल्ने लगायतका उपचारात्मक कार्यहरु नै शुरु गरिएको हो । अनुभव र आत्मविश्वास बढाउँदै ‘निदान’बाट ‘उपचार’मा फड्को मार्न हामीलाई करिब ७ वर्ष नै लागेको थियो ।
चिरेर गर्ने सर्जरीभन्दा के फरक ?
चिरेर अपरेसन गर्दा पेटमा एक बित्ता जति लामो घाउ पार्नुपर्छ । यसमा त्यति ठूलो घाउ पार्नुपर्दैन, दुईदेखि चारवटा स–साना प्वाल पारिन्छ । त्यसमा एउटा मात्र अलि ठूलो (एक सेन्टिमिटरको) हुन्छ । अरुचाहिँ आधा सेन्टिमिटरको मात्र हुन्छ । यसरी साना प्वालबाट दुरबिन र अन्य औजारहरु छिराएर अपरेसन गरिने भएकाले घाउ पाक्ने सम्भावना ज्यादै न्यून हुन्छ ।
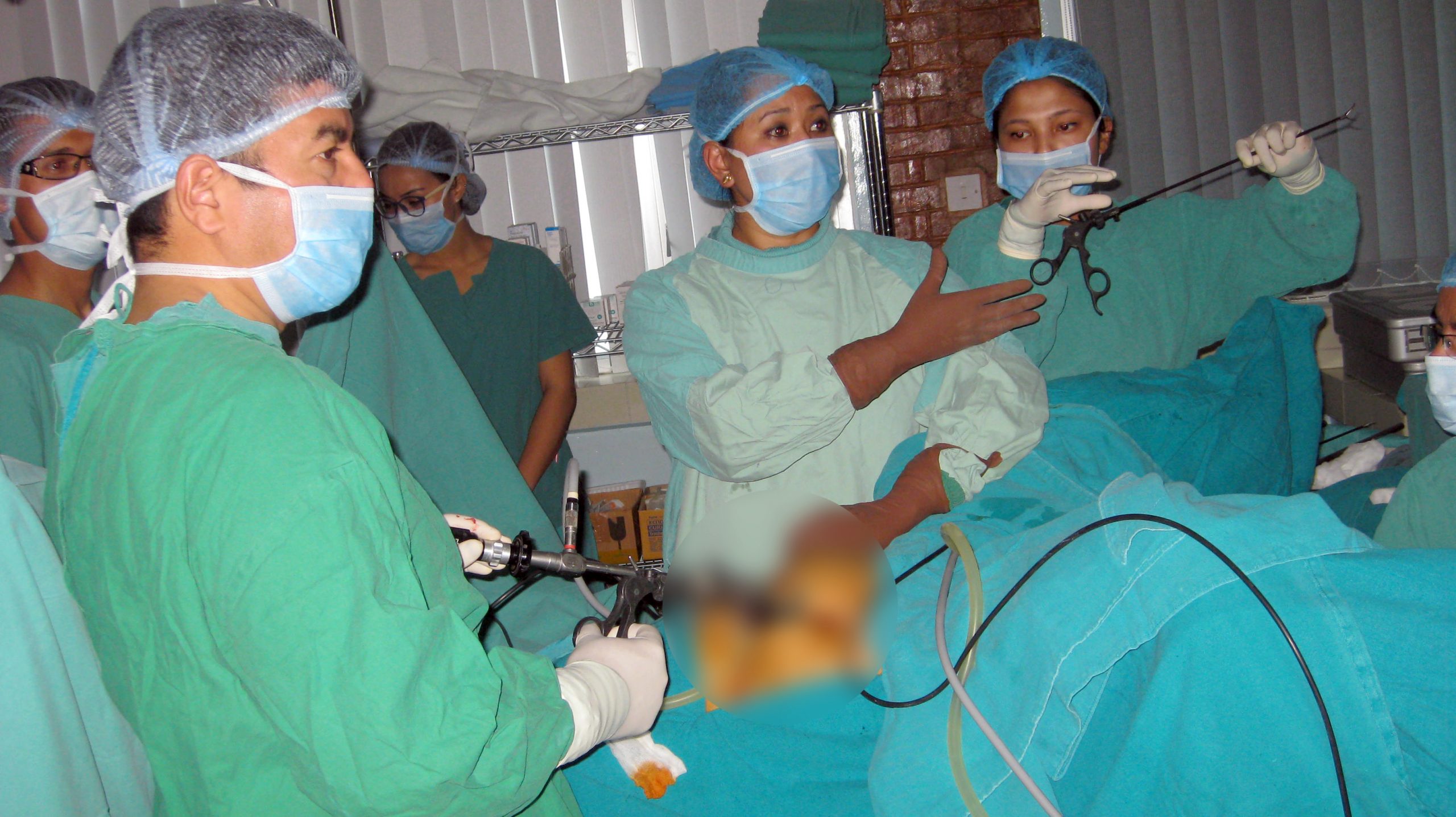 ल्यापारोस्कोपी विधिबाट उपचार गरिँदै
ल्यापारोस्कोपी विधिबाट उपचार गरिँदै
चिरेर अपरेसन गर्दा अस्पताल बसाइ एक हप्तासम्म हुन सक्छ र दुई हप्ताजति आराम गर्नुपर्छ भने ल्यापारोस्कोपी विधि अपनाउँदा अस्पताल बसाइ तीन दिनभन्दा बढी हुन्न र एक हप्तामै काममा फर्किन मिल्छ । ल्यापारोस्कोपी विधिबाट गर्दा अपरेसन गरेको भोलिपल्टै यताउति गर्न सक्ने हुन्छ ।
यो भनेको धेरै छिटो सुधार हुनु र बिरामीलाई आराम मिल्नु हो । चिरेर अपरेसन गरेको बिरामीलाई यताउति गर्न तीन–चार दिन लाग्न सक्छ । जसको मोटोपना छ, पेटमा धेरै बोसो जमेको छ, उनीहरुलाई परम्परागत तरिकाले पेटमा ठूलो घाउ पारेर अपरेसन गर्दा घाउ पाक्ने सम्भावना धेरै हुन्छ । त्यस कारणले गर्दा पनि धेरै आराम गर्नुपर्छ र एन्टिबायोटिक लगायतका औषधि बढी समय चलाउनुपर्छ ।
नेपालमा पनि दक्षिण एसियाका अन्य मुलुकमा जस्तै मोटोपना बढ्दै गएको छ । स्त्रीरोग शल्यचिकित्सक भएको नाताले मलाई पनि मोटो तथा बोसो धेरै भएकोमा तह–तह गरे पेट चिरेर भित्रको उपचार गर्नुपर्ने स्थानसम्म पुग्नुभन्दा दुरबिनबाट गर्नु नै सहज हुन्छ, यो पद्धतिको ज्ञान भएका अन्य गाइने सर्जनहरुको पनि अनुभव यस्तै नै पाइन्छ ।
साथै नेपालमा पनि महिलाहरु सुन्दरतामा बढी नै सचेत भइसकेका छन् । सुन्दरताको हिसाबले ल्यापारोस्कोपी विधि धेरै राम्रो हो । चिरेर गर्दा एक बित्तासम्म चिर्नुपर्ने हुँदा घाउ पछिसम्म देखिन्छ तर यसमा त प्रायः थाहा नै हुन्न ।
एक सेन्टिमिटरभन्दा कम साइजको प्वाल टालिएर हो कि होइन जस्तो हुने भएकाले सुन्दरतामा कुनै कमी हुन्न । यस किसिमको जानकारी भएकाहरु उपचारमा आउँदा ल्यापारोस्कोपी विधिबाट हुने भए मात्र अपरेसन गर्छु भनेर अडान नै लिन्छन् ।
अपरेसन कसरी गरिन्छ ?
ल्यापारोस्कोपी विधिको अपरेसनमा पेटमा बनाइएको एक से.मि.कोे प्वालबाट सानो क्यामेरा वा दुरबिन पठाइन्छ । एक से.मि.भन्दा साना अरु प्वालबाट कैँची, चिम्टा पठाएर भिडियो मोनिटरमा हेर्दै अपरेसन गरिन्छ । यो अपरेसन परम्परागत रुपमा हातले खाना खानुको सट्टा दुईवटा चपस्टिकले खाना खाएको जस्तै असजिलो हुन्छ शुरुमा । यसमा अनुभव राम्रो भएन भने काम गर्न कठिन हुन्छ ।
यस प्रविधिमा काट्ने, घाउ पार्ने, छुट्याउने आदि कार्यहरु ताप वा हिटबाट गरिन्छ । कैँचीले काट्दा रगत बग्ने हुन्छ, तापबाट गर्दा रगत बग्ने समस्या हुँदैन । तापबाट नै काट्ने, प्वाल पार्ने गरिन्छ । तापबाट गरिने भएकाले यस्तो सर्जरी गर्दा भित्र वरिपरिका अंगहरुमा असर नगर्ने गरी एकदमै ध्यान दिएर गर्नुपर्ने हुन्छ ।
भित्र काट्ने, तान्ने, सिलाउने, गाँठो पार्ने आदि सारा काम भिडियो मोनिटरमा हेरेको भरमा गर्नुपर्ने हुन्छ । शुरुमा यसरी गर्दा हात नै अलमलिने हुन्छ । आँखा मोनिटरतिर लगाएर त्यही हेर्दै हातले काम गर्नुपर्ने हुँदा यस सर्जरीमा आँखा र हातको संयोजन निकै महत्वपूर्ण हुन्छ ।
अलि ध्यान पुगेन, औजारहरु यताउता परे भने जटिलता आउन सक्छ । पिसाब थैली, पिसाब नली, आन्द्रा तथा बोसे आन्द्रामा चोट लाग्न सक्छ । यसमा ताप र विद्युत्को प्रयोग गरिने भएकाले अर्थिङ राम्ररी भएन भने बिरामीको छाला डढ्ने समस्या पनि हुन सक्छ ।
यो पद्धतिबाट सर्जरी गर्दा पेट फुलाउनुपर्ने हुन्छ । त्यसका लागि कार्डनडाइअक्साइड ग्यास प्रयोग गरिन्छ । अपरेसन गर्दा पेट फुलाइराख्नका लागि निरन्तर ग्यास दिई नै रहनुपर्छ । त्यसकारणले ल्यापारोस्कोपी गर्दा पूरै बेहोस पार्नुपर्ने हुन्छ । ढाडमुनि मात्र लठ्याएर पुग्दैन ।
त्यसैले कतिपय जीर्ण रोगहरु भएका बिरामीका लागि यो अपरेसन उपयुक्त नहुन पनि सक्छ । जस्तो– मुटुको रोगी, दम तथा श्वासप्रश्वास सम्बन्धी रोगीलाई पूरा बेहोस पार्न नमिल्ने पनि हुन सक्छ । कसैमा रगत बगेर रगत नथामिने समस्या हुन पनि सक्छ । ती विशेष समूहमा यो ल्यापारोस्कोपिक प्रविधि त्यति उपयुक्त हुँदैन ।
यी आदि कारणले गर्दा पनि रोग निदानको दृष्टिले धेरै ठाउँमा ल्यापारोस्कोपी विधि प्रयोग गरिने भए पनि उपचारात्मक हिसाबले चाहिँ अलि अनुभवी वा खारिएको शल्यचिकित्सक भएको अस्पतालमा मात्र गर्ने गरिन्छ ।
निःसन्तानको उपचारमा बढी उपयोग
स्त्रीरोगको उपचारको कुरा गर्दा ल्यापारोस्कोपी विधि निःसन्तान समस्याको उपचारमा निकै उपयोग भइरहेको छ । निःसन्तानको समस्यामा डिम्बबाहिनी नली खुला छ कि बन्द अवस्थामा छ भन्ने कुरा पत्ता लगाउन, डिम्बबाहिनी नलीवरिपरि, बोसे आन्द्रासँग वा वरिपरिको अरु भागसँग टाँसिएको छ कि भनेर पत्ता लगाउन सकिन्छ ।
महिनावारीका बेला आउने रगत विभिन्न कारणले गर्दा सानो पेटभित्रै जम्ने, डल्लो हुने समस्या हुन सक्छ । निःसन्तान समस्याका कारणमा यो धेरै छ । यस्तै बोसे आन्द्रा, अरु आन्द्रा, पिसाब थैली लगायतका नजिकका अंगमा रगत टाँसिने सम्भावना पनि हुन्छ । त्यस्तोमा पनि निःसन्तान समस्या धेरै नै पाइएको छ ।
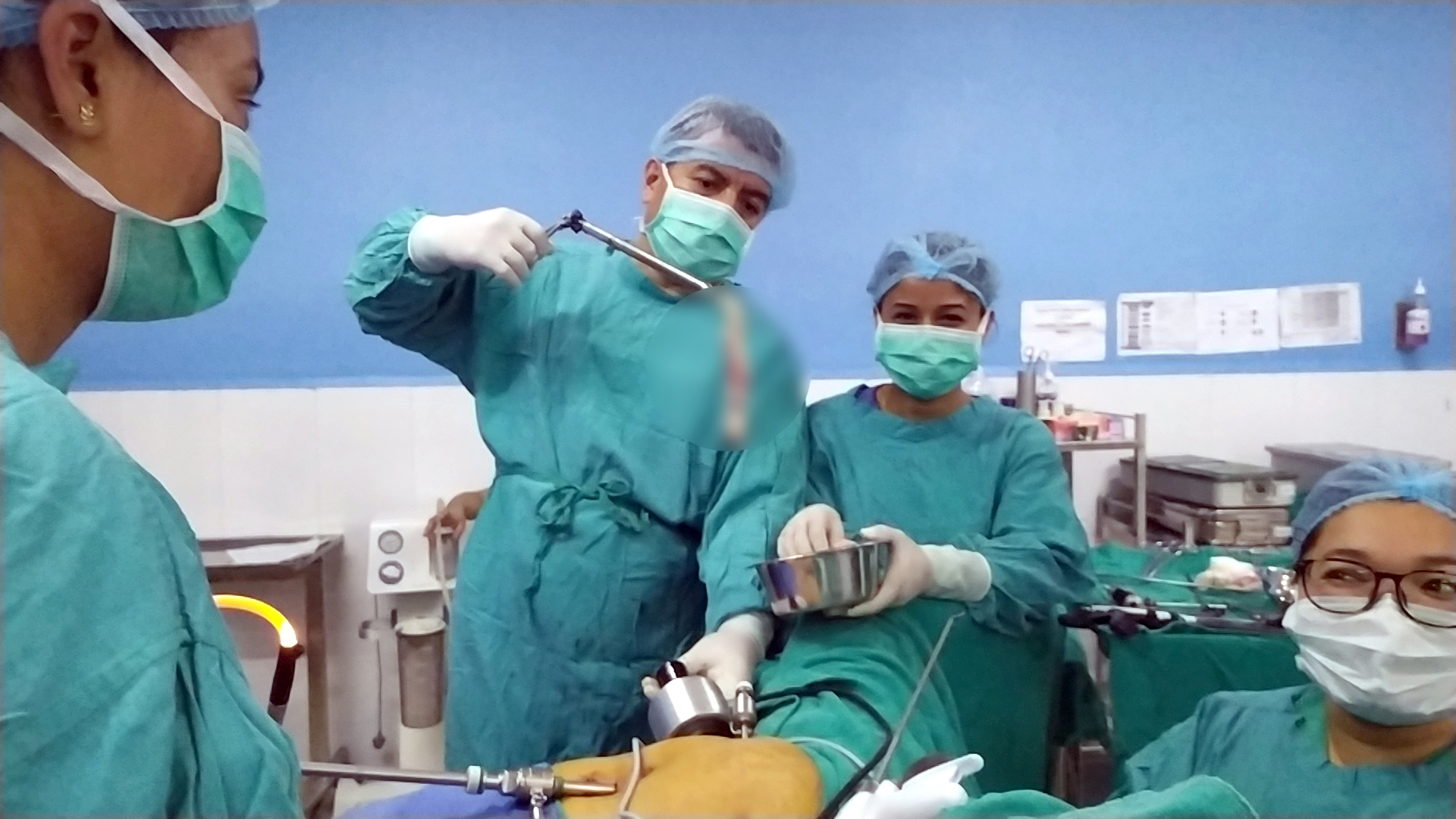
ल्यापारोस्कोपी विधिबाट सानो त्यान्द्रोको रुपमा पाठेघर निकालिएको
यो समस्या हो/होइन पत्ता लगाउन र समस्या भएकोमा उपचार गर्न ल्यापारोस्कोपी विधि निकै उपयोगी छ । निःसन्तान समस्याको अन्य कारण पत्ता लगाउन पनि ल्यापारोस्कोपीको प्रयोग गर्न सकिने हुन्छ । विभिन्न कारणले पाठेघर निकाल्नुपर्ने अवस्थामा पनि यो विधि सहज हुन्छ ।
पाठेघर सानो छ भने बच्चा हुने बाटोबाटै निकाल्न सकिन्छ तर ठूलो छ भने ल्यापारोस्कोपिक प्रविधिबाट निकाल्न सकिन्छ । मर्सिलेटर नामक पृथक मेसिनले ल्यापारोस्कोपीबाट छुट्याइसकेको पाठेघरलाई खुर्किंदै, लामो त्यान्द्रोजस्तो पारेर एक सेन्टिमिटरको प्वालबाट निकाल्न सकिन्छ ।
नेपालीहरुमा ग्यास्टिक, अल्सर भनेको जस्तै महिलाहरुलाई पटक–पटक तल्लो पेट दुख्ने समस्या भइरहन्छ । अन्य शहरी क्षेत्रलगायत काठमाडौंमा समेत केवल भिडियो एक्सरे गरेको भरमा स्त्री जननेन्द्रियको भित्री भाग तथा पाठेघरको वरिपरि संक्रमण छ भनेर पटक–पटक अड्कलको भरमा उपचार गरिराखेको पाइन्छ । तर पाठेघरको वरिपरि एवं स्त्री जननेन्द्रीयको भित्री भागमा संक्रमण छ/छैन भन्ने कुरा ल्यापारोस्कोपी विधिबाट यकिन गरेरै पत्ता लगाउन सकिन्छ ।
यसरी हेरेर बायोप्सी वा पानी जाँचेर त्यही अनुसार परिपक्व उपचार गर्न सकिने भएकाले अड्कलको भरमा अन्धाधुन्ध उपचार गर्नु ठीक होइन । डिम्बाशयमा पलाएका ट्युमरहरु निकाल्न, सिस्टहरु पलाएको निकाल्न पनि यस विधिबाट सकिन्छ ।
पाठेघरको भित्री भागको अवस्था हेर्न दुरबिन प्रविधिबाट नै योनिद्वारबाट दुरबिन पठाइन्छ । तर त्यसलाई ल्यापारोस्कोपी नभनीकन हिस्टेरोस्कोपी भनिन्छ । पाठेघरभित्र मासु पलाएको छ कि, रगत जमेको छ कि, क्यान्सरको शुरुवाती छनक छ कि भनेर हेरिन्छ । यसबाट क्यान्सर पनि निदान गर्न सकिन्छ ।
सफलता रेट र शुल्क
सफलता रेट हेर्ने हो भने परम्परागत रुपमा चिरेर गर्ने अपरेसनमा जस्तै नै छ । राम्रो शल्यचिकित्सकले सही तवरले छनौट गरेको बिरामीको मात्र ल्यापारोस्कोपिक अपरेसन गर्नुपर्छ । यसरी राम्रोसँग ध्यान पु¥याउन सकियो भने यस प्रविधिमा खासै समस्या हुँदैन ।
यो ल्यापारोस्कोपिक विधिको जटिलताका सम्बन्धमा (पाठेघर, पिसाब नली, आन्द्रामा चोट लाग्ने आदि) हाम्रो धुलिखेल अस्पतालमा दुरबिन प्रविधिबाट गरिएका सर्जरीहरुको अध्ययन गर्दा १.७ प्रतिशतभन्दा बढी जटिलता आएको पाइएन । विश्वव्यापी मापदण्डमा यो जटिलता निकै कम नै हो ।
समग्रमा ल्यापारोस्कोपी अपरेसन नै सस्तो पर्ने र जोखिम पनि कम हुने हुन्छ ।
विश्वमा यस्ता जटिलता ३ देखि ५ प्रतिशतसम्मलाई सामान्य मानेर स्वीकार गरिन्छ । ल्यापारोस्कोपी गर्दै गर्दा कुनै समस्या आयो, धेरै रगत आयो, यताउता भित्र टाँसिएको छ भने ठूलो घाउ पारेर टुंग्याउनुपर्ने परिस्थिति आउन सक्छ । यो समस्या पनि विश्वव्यापीरुपमा ५ देखि १० प्रतिशतसम्मलाई स्वीकार्य मानिएको छ ।
धुलिखेल अस्पतालमा गरिएको यो विधिको अपरेसनमा यस किसिमको जटिलता २ प्रतिशत मात्र छ । यो भनेको बिरामी छनौटमै राम्ररी ध्यान दिएकाले भएको हो । यो पद्धतिको अपरेसन शुल्क अस्पताल अनुसार फरक हुन सक्छ । हाम्रो अस्पतालमा चाहिँ ठूलो घाउ पारेर गर्दा लाग्ने रेटभन्दा ५ हजार रुपियाँ बढी राखिएको छ । तर काठमाडौँ उपत्यका र अन्य शहरी क्षेत्रमा यो दर निकै फरक छ ।
चिरेर गर्दा लाग्ने रेटभन्दा डेढदेखि दुई गुणासम्म बढी लिने गरेको पाइएको छ । झट्ट हेर्दा ल्यापारोस्कोपी अपरेसनको शुल्क चिरेर गर्ने अपरेसनको शुल्कभन्दा अलि बढी देखिए पनि चिरेर गर्ने अपरेसनमा अस्पतालको लामो बसाइ हुने, एन्टिबायोटिक लगायतका औषधि बढी चलाउनुपर्ने कारणले गर्दा समग्रमा ल्यापारोस्कोपी अपरेसन नै सस्तो पर्ने र जोखिम पनि कम हुने हुन्छ ।
खड्केको कुरा
रोग निदान एवं उपचारका लागि ल्यापारोस्कोपी पद्धतिको प्रयोगका सम्बन्धमा नेपालमा धेरै सुधार गर्नुपर्ने ठाउँहरु छन् । यसको प्रयोगका सम्बन्धमा मापदण्ड बनाउने र अनुगमन गर्नुपर्ने अति आवश्यक छ । नेपालमा यस्तो सेवा दिनेहरुको एकरुपता छैन ।
काठमाडौँ उपत्यका तथा प्रमुख शहरी क्षेत्रमा धेरैजसो गाइनेकोलोजिस्टहरुले यो विधि प्रयोग गर्ने गरेका छन् । नियामक निकायले यो विधि कसले प्रयोग गर्ने, कसले नगर्ने भनेर निर्धारण गर्नुपर्ने हो तर अहिलेसम्म यसबारे कुनै छेकबार लगाएको छैन ।
भिडियो मोनिटरमा हेरेर उपचार गरिँदै
यस विषयमा तालिम लिएको छ/छैन हेर्ने, नियम बनाउने, अनुगमन गर्ने केही काम भएको छैन । नेसोग (प्रसूति तथा स्त्रीरोग विशेषज्ञहरुको संस्था), नेपाल मेडिकल काउन्सिल, नेपाल चिकित्सक संघ, चिकित्सा शिक्षा आयोग कतै न कतैबाट यसबारे मापदण्ड बनाइदिनुपर्छ र चिकित्सकको दक्षता जाँचेर मात्र यो विधि प्रयोग गर्ने अनुमति दिइनुपर्छ ।
साथै यसका जटिलताहरु के–कस्ता आइरहेका छन् भनेर सम्बन्धित निकायले अनुगमन गरी गुणस्तर कायम गर्ने कुरामा जोड दिनुपर्छ । विकसित देशमा गाइनेमा एमडी पास गरिसकेपछि ल्यापारोस्कोपिक सर्जरी गर्न थाल्नका लागि कम्तीमा ६ महिनाको तालिम लिएको हुनुपर्छ ।
यो सर्जरी राम्ररी नजानी गर्दा धेरै जटिलता आउन सक्ने भएकोले दक्ष चिकित्सकहरुले मात्र गर्नुपर्छ । बिरामीको आवश्यकता र ल्यापारोस्कोपी विधिको उपयोगिता हेर्दा काठमाडौँ उपत्यका र मुलकका प्रमुख शहरहरुमा यो सर्जरी नियमित रुपमा गर्न थाल्नुपर्ने हो ।
किनकि ठूला शहरका ठूला अस्पताल भनेपछि सेवा पनि स्तरीय हुनुपर्छ । तर त्यो हुन सकेको छैन । काठमाडौँ उपत्यकामा हेर्दा केही सीमित अस्पताल (५–६ वटा) ले मात्र नियमित रुपमा यो सेवा दिएका छन् । त्यसमा पनि अधिकांश अस्पातलमा उपचार (सर्जरी) का लागि भन्दा रोग निदानका लागि यो प्रविधि प्रयोग भइरहेको छ । अर्थात् सीमित अस्पतालमा मात्र उपचार सेवा उपलब्ध छ ।
धुलिखेल अस्पतालमा चाहिँ मिलेसम्म दुरबिन प्रविधि नै अपनाइएको छ । मुलुकका विभिन्न स्थानबाट आएका बिरामीलाई सकेसम्म यो सेवा नियमित रुपमा उपलब्ध गराइएको छ । हप्तामा चार–पाँचवटा पाठेघर निकाल्ने, पाँच–सातवटा सिस्ट निकाल्ने, चार–पाँचवटा निःसन्तानसम्बन्धी रोग निदानका लागि निरन्तर सेवा दिइरहेका छौँ ।’
हरेक दृष्टिले लाभदायक भए पनि धेरै बिरामीहरुलाई ल्यापारोस्कोपिक सर्जरी विधिबारे थाहा छैन । कतिपय अस्पतालमा दक्ष जनशक्ति पनि नभएकोले चिर्ने विधिबाट नै अपरेसन गरिन्छ । तर ल्यापारोस्कोपी विधिमा फाइदा धेरै भएको र सुन्दरता पनि जोगिने भएकाले यसलाई प्रोत्साहित गर्न जरुरी छ । सेवाग्राहीले पनि यसतर्फ चासो दिनुपर्ने हो कि ?
