
भगवती तिमल्सिना
सबैको पहुँचमा स्वास्थ्य सेवा पु¥याउने उद्देश्यले नेपाल सरकारले राष्ट्रिय स्वास्थ्य बिमा नीति, २०७१ लागू गरेको थियो । यस्तो सेवा–सुविधा राज्यले लागू गर्नु निकै राम्रो कुरा पनि हो । विकसित देशहरुमा स्वास्थ्य सेवा अधिकतम मात्रामा बिमामा नै केन्द्रित हुन्छ । बिमाबापतको भुक्तानी गरेको बिरामीले पाउने सेवा–सुविधा बिरामीको उपचार गरेको तीन महिनापछिबाट मात्र बिरामीको जानकारीमा आउँछ ।
त्यसैले बिरामीले निको भएर आएपछि किस्ताबन्दीमा तिर्न बाँकी रकम वर्षौं लगाएर तिर्न पाउने व्यवस्था हुन्छ । यतिमात्र नभई उपचारबापतको शुल्क तिर्न नसक्ने बिरामीलाई च्यारिटीबाट भुक्तानी गरी बिरामीको उपचार गरिन्छ । पैसा नभएका कारण डिपोजिट राख्न नसकेर बिरामीको मृत्यु हुँदैन । तर नेपालमा बिमालाई व्यवस्थित र मर्यादित बनाउन लाग्नुपर्ने सरकार आफैँ दलीय स्वार्थमा लिप्त हुँदा पदाधिकारी नियुक्तिदेखि कर्मचारी दरबन्दी सृजनामा शुरुका दिनदेखि नै अलमलिएका कारण स्वास्थ्य बिमा कार्यक्रम दिन–प्रतिदिन महत्वहीन बन्दै गएको छ । यतिमात्र नभई बिमा गरेको तीन महिनापछि मात्र बिमा सेवा लागू हुन्छ र नवीकरण पनि बिमा सकिनुभन्दा तीन महिनाअघि गरे मात्र निरन्तरता पाउँछ ।
नत्र बिमाको म्याद सकिन लाग्दा नवीकरण ग¥यो भने लागू हुन तीन महिना नै कुर्नुपर्छ । स्वास्थ्य बिमा लागू भएको यतिका वर्ष बित्दा पनि सरकारमा बस्ने नेताहरुको मानसिकतामा दलीय स्वार्थ लिप्त हुँदा अहिलेसम्म पनि पदाधिकारी तथा कर्मचारी नियुक्ति विवादमै स्वास्थ्य बिमा अल्झिँदा सेवाग्राही ठूलो मारमा परेका छन् भने अर्कोतिर निहित स्वार्थ भएका स्वास्थ्य संस्थाहरुले खुलेआम स्वास्थ्य बिमाबाट प्राप्त हुने रकम आफूखुशी नियम बनाएर लुट्न सफल भएका छन् ।
त्यसैले स्वास्थ्योपचारका समयमा जटिल र खर्चिलो उपचारमा घर–परिवारले नै ठूलो मात्रामा रकम खर्च गर्नुपरेको छ । यसरी व्यक्तिले गर्ने खर्च मूलतः औषधि किन्न, चिकित्सक तथा अस्पतालको बेड, उपकरण, कन्सल्ट्यान्सी चार्जमा हुने गर्छ । साथै, सरकारको स्वास्थ्य क्षेत्रमा हुने लगानीको विद्यमान व्यवस्थाले स्वास्थ्य सेवा प्रदायकहरूको उत्पादकत्व, गुणस्तर र दक्षता बढाउन उत्प्रेरित गर्न सकेको छैन ।

विभिन्न अस्पतालहरुले पनि बिमाको नाममा चलखेल गर्ने गरेका छन् ।
बिमा प्रणालीको सुदृढीकरणबाट जनताको स्वास्थ्य अवस्थामा सुधार गर्ने उद्देश्य लिए पनि कार्यान्वयनको पक्ष फितलो हुँदा कतिपय स्थानमा स्वास्थ्य बिमा कार्यक्रम बिचौलियाको कमाइ खाने भाँडोका रुपमा स्थापित हुँदै छ । स्वास्थ्य बिमाका नाममा व्यापकरुपमा राजनीतिक चलखेल हुने गरेको छ । साथै समय–समयमा विभिन्न अस्पतालहरुले पनि बिमाको नाममा चलखेल गर्ने गरेका छन् । बिमाको रकम सरकारले भुक्तानी नगरेकाले बिमा सेवा उपलब्ध गराउन नसक्ने भन्दै बिरामीबाटै शुल्क असुल गर्ने, बिमा गरे पनि सफ्टवेयरले काम गरेको छैन, पैसा तिर्नुस् भन्नेजस्ता हर्कतहरु गरेको सेवाग्राहीहरुको गुनासो छ ।
स्वास्थ्य बिमा नीतिमा नेपालका विभिन्न लगानी संयन्त्रबीचमा अन्तर्सम्बन्धको मार्गनिर्देश गर्नेछ भनिएको छ तर लेखिएजस्तो व्यवहारमा देखिँदैन । संवैधानिक तथा अन्तर्राष्ट्रिय प्रतिबद्धता गर्न नेपाल जति अगाडि छ पूरा गर्न उत्ति नै पछि परेको स्वास्थ्य बिमा कार्यक्रमले देखाउँछ ।
आधारभूत स्वास्थ्य सेवा निःशुल्करुपमा पु¥याउने उद्देश्यले आमा सुरक्षा, आङ खस्ने रोगको उपचार, निःशुल्क स्वास्थ्य उपचार कार्यक्रम तथा लक्षित वर्गका लागि विशेष स्वास्थ्य सेवाहरु सञ्चालन हुँदै आएको भए पनि सहज र सर्वसुलभ हुन सकेको छैन । साथै मुटुरोग, मिर्गाैलाको उपचार, क्यान्सरजस्ता गम्भीर प्रकृतिका रोगको उपचारका लागि पनि विशेष सुविधा उपलब्ध गराइएको सरकारको दाबी झन्झटिलो प्रक्रियाका कारण लक्षित वर्गले भन्दा बढी उनै नेतागण र आसेपासेले प्रयोग गर्ने गरेको स्वास्थ्य मन्त्रालय, अर्थ मन्त्रालय, गृह मन्त्रालयको तथ्यांकले प्रस्ट्याउँछ ।
सन् २००३ देखि नेपाल सरकारले केही स्थानमा समुदायमा आधारित स्वास्थ्य बिमा कार्यक्रम शुरु गरेको भए पनि २१ वर्ष पुगिसक्दा पनि जहाँको त्यहीँ बामे सर्दै छ । बिमा कार्यक्रमबाट अस्पतालहरुलाई हुनुपर्ने भुक्तानी समयमा नगर्ने, बिमा बोर्डले पूर्णता पाउन नसक्ने, कर्मचारी आवश्यकता अनुरुप नदिनेजस्ता समस्या अहिले पनि विद्यमान नै छन् ।
स्वास्थ्य क्षेत्रमा सरकारले मात्र नभई दातृ निकाय तथा गैरसरकारी क्षेत्रबाट पनि भौतिक संरचना निर्माण, उपकरण, स्वास्थ्य सेवा विस्तारलगायतमा थुप्रै सहयोग रकम आएकै छ । यतिमात्र नभई समुदायबाटै पनि सरकारले स्वास्थ्य सेवा शुल्क, सुर्तीजन्य पदार्थ, यातायातका साधन, घर–जग्गा, बस्ती, समाजबाट करबापत लिने गरेकै छ । नागरिकले पाउने सुविधामा भने अनेकन झन्झटिला प्रक्रिया झन् जटिल बन्दै गएको छ ।
विद्यमान अवस्थामा सुधारका लागि स्वास्थ्य बिमा गर्दा आउन सक्ने आर्थिक अवरोध हटाएर स्वास्थ्य सेवामा मूलतः गरिब तथा सीमान्तकृत जनता र लक्षित वर्गको पहुँच र समता अभिवृद्धि गर्नेतर्फ सरकारको ध्यान पुग्नुपर्छ । राष्ट्रिय स्वास्थ्य बिमा कार्यक्रमद्वारा पूर्वभुक्तानी तथा जोखिम एकीकृत गर्ने संयन्त्रको प्रवद्र्धन गर्नेतर्फ सरकार फितलो भएकै कारण स्वास्थ्य बिमा राजनीतिज्ञको चलखेल गर्ने थलो बन्दै छ । पदाधिकारी तथा कर्मचारी नियुक्तिमा राजनीतिक प्रतिसोध नभई दक्षता, प्रभावकारिता र जवाफदेही तथा गुणस्तरीयतामा ध्यान दिनु आजको आवश्यकता हो ।
बिमा नीतिमा राष्ट्रिय स्वास्थ्य बिमा कोषले खास प्रकृतिको कार्य सञ्चालानार्थ गैरसरकारी संघसंस्था, सहकारी र निजी बिमा कम्पनीहरुसँग सम्झौता गर्न सक्नेछ भनिए पनि कार्यान्वयनमा नल्याइएकै कारण बिमा कार्यक्रमले जति उपलब्धि हासिल गर्नुपर्ने हो त्यो नगरेको बिमा बोर्डकै अधिकारीहरुले स्वीकारेका छन् ।
राष्ट्रिय स्वास्थ्य बिमा नीति कार्यान्वयन गर्नुपर्ने निकाय स्वास्थ्य तथा जनसंख्या मन्त्रालयका मन्त्री नै निहित स्वार्थ लिएर ऐन विपरीत पदाधिकारी नियुक्ति गर्ने र निलम्बन गर्ने कार्यमा जुटेका कारण पछिल्लो समय बिमा सेवा धराशयी बनेको छ । स्वास्थ्य सेवाप्रदायक प्याकेज अन्तर्गत प्रदान गरिने एक परिवारका ५ जनाबाट ३ हजार ५ सय लिई १ लाख बराबरको स्वास्थ्य उपचार सेवा दिने व्यवस्था छ ।
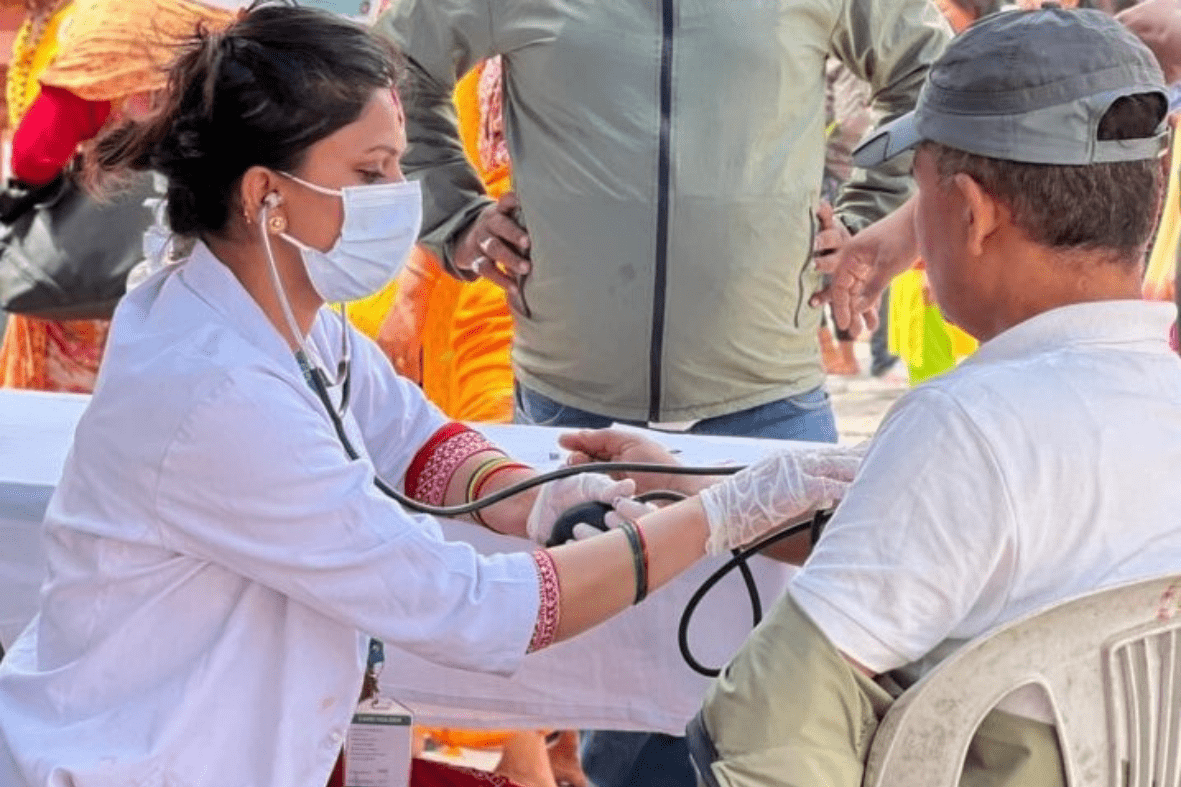
यसबाट धेरै नागरिकलाई बिरामी पर्दा अस्पताल जानुपर्छ, बिमा छ भन्ने भएको छ । यो सकारात्मक पक्ष भए पनि सेवाग्राहीलाई स्वास्थ्य सेवाप्रदायक निकायले अनावश्यकरुपमा झन्झट दिने, बिमाबाट आउने बिरामीलाई बेवास्ता गर्ने, महँगो खालको औषधि छैन अन्तै खरिद गर्नुस् भन्ने, झर्कोफर्को गर्ने, एकदिनमा सकिने परीक्षणलाई धेरै दिन धाउनुपर्ने, बिमाबाट परीक्षण गर्न आउने बिरामीलाई अनावश्यक स्वास्थ्यकर्मी अर्थात् स्वास्थ्य संस्थालाई दुःख दिन आएझैँ झर्को मान्ने, अस्पताल नै पिच्छे बिमा सुविधाको फरक–फरक परिभाषा गर्ने र नीतिमा उल्लेख भएको सुविधा नदिनेजस्ता हर्कत भएका छन् । सरकारले अनुगमन तथा कार्यान्वयनमा चासो दिएको छैन ।
आकस्मिक बिरामी परेर अस्पताल आएको व्यक्तिलाई बिमा भए पनि तुरुन्त डिपोजिट नगरी उपचार शुरु नगर्ने, स्वास्थ्य बिमा नीतिमा नवजात शिशु जन्मिएको २८ दिनसम्म सोही अस्पतालमा थप उपचार गर्नु, शल्यक्रिया गर्नुपरेमा बिमाबाटै हुने उल्लेख गरिएको छ तर धुलिखेल अस्पतालमा भने नवजात शिशुको २८ दिनसम्म बिमा लागू नहुने भन्दै नवजात शिशुका अभिभावकबाट शुल्क असुल गर्ने गरिएको छ । केही पालिकाहरुले भने बिमा नीतिमा उल्लेख भएभन्दा बढी बिमा सुविधाका लागि बजेट विनियोजन गरी आफ्ना नागरिकलाई स्वस्थ राख्ने अठोट गरेका छन् ।
सेवाप्रदायकले बिमाबाट प्राप्त गर्ने औषधि, सेवा निर्धारण गरिएअनुरुप बडापत्रमा नागरिकले देखिने गरी स्वास्थ्य संस्थामा राखिनुपर्छ र बिमामा तोकिएअनुरुपको औषधि कागजमा लेख्ने तर बिरामीलाई नदिने अस्पतालहरुको अनुगमन गरी बिरामी आफैँले खरिद गरेको औषधिको भुक्तानी गर्नुहुन्न । अस्पतालहरुले नदिएको औषधिको लेखा कहीँ हुँदैन र अस्पतालले सकेसम्म बिमा गर्नेलाई औषधि नदिने र कागजमा लेखी बिमाबाट भुक्तानी लिने त गरेका छैनन् ?
बिमाबाट कुन–कुन सुविधा पाइन्छ भन्ने स्पष्ट नागरिकले देख्ने, बुझ्ने गरी नराखिएकै कारण हरेक दिन नागरिक ठगिँदै छन् । बिमितले उमेरसँगै स्वास्थ्य विज्ञानले तोकिएको मापदण्ड अनुसार ४० वर्ष नाघेपछि मिर्गौला, मुटु, फोक्सो, सामान्य परीक्षण गर्नुपर्छ भनिए पनि बिमामा यस्ता परीक्षण पर्दैनन् भन्दै अस्पतालले बिरामीलाई निराश पार्छन् ।
बिरामीको एमआरआई, सीटी स्क्यान, महँगो औषधि, शल्यक्रिया, गाइनियो, छालाका उपचार पर्दैनन् । यतिमात्र नभई एउटा अस्पतालमा बिमा छ भने त्यो बिमा कार्डले अर्कोमा काम गर्दैन । एकपटक रिफर जाँदा आकस्मिकमा मात्र काम गर्ने र थप उपचार नहुने हुँदा बिमा सेवा नागरिकका लागि कतिपय अवस्थमा झन्झटिलो र झारा टार्ने खालको भएको छ । यो सेवालाई विश्वसनीय र भरपर्दो बनाउन राज्यले पहल गर्नुपर्ने देखिन्छ ।
दश प्रतिशत आफैँले तिर्नुपर्ने
स्वास्थ्य बिमाको सुविधा लिएका बिरामीले उपचारमा लागेको कुल खर्चको १० प्रतिशत आफैँले तिर्नुपर्ने स्वास्थ्य बिमा बोर्डले हालै निर्णय गरेको छ । बिमितले लागत साझेदारी अन्तर्गत सह भुक्तानी (को–पेमेन्ट) गर्नुपर्ने प्रावधान ल्याएपछि उपचारमा लागेको १० प्रतिशत बिरामी पक्षले तिर्नुपर्ने भएको हो । यो व्यवस्था यही माघ १ गतेदेखि कार्यान्वयनमा आउने जनाएको छ ।
नवनियुक्त बिमा बोर्डका अध्यक्ष डा. गुणराज लोहनीले स्वास्थ्य बिमा कार्यक्रमलाई व्यवस्थित गर्न यो नियम ल्याउन लागिएको बताउनुभयो । ‘पूर्ण निःशुल्क हुँदा कतिपय बिरामी र कतिपय अस्पतालहरुले अनावश्यकरुपमा स्वास्थ्य परीक्षण गराउने गरेको पाइयो । कतिपय व्यक्तिको बुझाइ यो एक लाख रुपियाँ जसरी पनि खर्च गराउनुपर्छ भनेर अनावश्यक जाँचमा लागेको पाइयो । त्यस्ता कार्यलाई नियन्त्रण गर्नका लागि को–पेमेन्टको अवधारणा आएको उहाँको दाबी छ । यो व्यवस्थाले राज्यलाई आर्थिक भार कम पर्ने उहाँ बताउनुहुन्छ । यो निर्णयले बिमा बोर्डलाई सेवाग्राहीको समस्याभन्दा राज्यको चिन्ता बढी छ । डा. लोहनी बिमा कार्यक्रमको नीति निर्मातासमेत हुनुहुन्छ ।
निजी अस्पताल तथा मेडिकल कलेजमा बिमा कार्यक्रम सञ्चालन गर्ने योजनामा बोर्डको अघिल्लो आर्थिक वर्षको बजेट वक्तव्यपछि निजी स्वास्थ्य संस्थाहरुले स्वास्थ्य बिमा कार्यक्रममा सहभागिता जनाउन पाएका छैनन् । यस वर्षको बजेटमा पनि निजी स्वास्थ्य संस्थामा स्वास्थ्य बिमा कार्यक्रम लागू गर्ने विषय सकारात्मकरुपमा नआउँदा पहिल्यै सम्झौता भएर सेवा दिइरहेका कतिपय निजी स्वास्थ्य संस्थाले सेवा दिए पनि नवीकरण हुने हो कि होइन भन्नेमा अन्योलता आएको छ ।
बोर्डको नयाँ नेतृत्वले भने निजी क्षेत्रलाई पूर्णरुपमा निषेध गरेर बिमा कार्यक्रम अघि नबढ्ने निष्कर्ष निकालेको छ । क्षेत्रगत आवश्यकताका आधारमा सरकारी, निजी, सामुदायिक सबै खालका स्वास्थ्य संस्थाहरुमा बिमा कार्यक्रम लागू हुन्छ । को–पेमेन्ट लागू भएसँगै आवश्यकता अनुसार थप निजी अस्पताललाई समेत बिमामा समावेश गर्ने डा. लोहनीको भनाइ छ । यसका साथै लामो समय औषधि सेवन गर्नुपर्ने बिरामीलाई एक महिनाका लागि मात्रै बिमाबाट औषधि दिने गर्दा स्वास्थ्य संस्थामा भीड हुने र बिरामीले दुःख पाउने गरेका छन् ।
त्यसैले उच्च रक्तचाप, मधुमेह, कोलेस्ट्रोल, दमजस्ता रोगको नियमित खानुपर्ने औषधि तीन महिनाका लागि एकैपटक दिने व्यवस्था गरिएको डा. लोहनीले बताउनुभयो । आर्थिक वर्ष २०८० को दोस्रो किस्तामात्र बिमाबाट भुक्तानी भएको अवस्थामा अब बिमा कार्यक्रम लागू भएका अस्पतालहरुले खर्चको सोधभर्ना रकम दाबी गरेको एक महिनाभित्र भुक्तानी पाउनेछन् । यसअघि स्वास्थ्य बिमा कार्यक्रम अस्तव्यस्त हुनुमा उपचार गरिरहेका अस्पतालहरुले त्यसबापतको खर्च महिनौं र वर्षौसम्म नपाउनु एक प्रमुख कारण रहेको डा. लोहनी बताउनुहुन्छ । उहाँका अनुसार नेपालमा ३० लाख हाराहारी परिवार स्वास्थ्य बिमामा जोडिएका छन् ।

वि.सं. २०७२ मा सामाजिक स्वास्थ्य सुरक्षाका रुपमा शुरुवात भएको यो कार्यक्रम हाल स्वास्थ्य बिमा बोर्डले सञ्चालन गर्दै आएको छ । स्वास्थ्य बिमा ऐन, २०७४ जारी भई स्वास्थ्य बिमा नियमावली, २०७५ समेत पारित भएर कार्यान्वयनमा आएको छ ।
