
एन्टिबायोटिक औषधिहरुको दुरुपयोग भई यसले कामै नगर्ने अवस्था आउन थालेपछि यसको प्रयोग कम गर्न धुलिखेल अस्पतालमा विगत ७ महिनादेखि एन्टिबायोटिक स्टेवार्डसिप कार्यक्रम सञ्चालन गरिएको छ । उक्त कार्यक्रमका संयोजक तथा फिजिसियन डा. प्रकाश सापकोटासँग साधना प्रतिनिधि भगवती तिमल्सिनाले गरेको कुराकानीको सार:
एन्टिबायोटिक स्टेवार्डसिप कार्यक्रमको आवश्यकता किन प¥यो ?
एन्टिबायोटिकले चिकित्सा क्षेत्रमा आमूल परिवर्तन गर्नुका साथै औसत मानव आयु २३ वर्षले बढाएको छ । एन्टिबायोटिकले क्यान्सर उपचार, अंग प्रत्यारोपण, ओपन हार्ट शल्यक्रियासहित धेरै आधुनिक चिकित्सा प्रक्रियाहरु सम्भव बनाएको छ । तर अहिले दुरुपयोग धेरै भएकाले एन्टिबायोटिक जति काम गर्नुपर्ने हो त्यति काम गर्न नसक्ने अवस्थामा पुग्दै छ । त्यसकारण अब उचित एन्टिबायोटिकलाई सही तरिकाले उचित व्यक्तिमा मात्र प्रयोग गर्नुुपर्छ भनेर यो कार्यक्रम शुरु गरिएको हो । एन्टिबायोटिक स्टेवार्डसिप कार्यक्रम विदेशतिर शुरु भएको २० वर्षभन्दा बढी भैसक्यो । हामीले बल्ल शुरु गरेका छौँ ।

यो कार्यक्रम लक्ष्यअनुरुप कत्तिको प्रभावकारी भएको छ त ?
एन्टिबायोटिकको प्रयोग अस्पतालभित्रबाट मात्र हुँदैन, बाहिरबाट पनि भएको हुन्छ । हामीले शुरुवात अस्पतालभित्रबाट गरेको हो । किनभने अस्पतालमा प्रयोग गर्ने एन्टिबायोटिक पनि बिरामीको रोग अनुसारले उचित छ भने प्रयोग गर्नुपर्छ । कतिपय अवस्थामा ब्याक्टेरिया र भाइरसको संक्रमणको स्थिति पत्ता लगाउन अप्ठ्यारो परेको अवस्थामा पनि एन्टिबायोटिक दिएर हेरौँन भन्ने प्राक्टिस छ । यस किसिमको अभ्यासलाई परिवर्तन गर्न पनि हामीले यो शुरुवात गरेको हो । तर एन्टिबायोटिक अस्पतालमा मात्र प्रयोग भएको हुँदैन । चिकित्सकको पुर्जाविना औषधि बेच्न नहुने कानुनमा उल्लेख भए पनि अनुगमन नहुँदा बिरामीले जथाभावी एन्टिबायोटिक किन्न पाउँछन् । मेडिकल पसल, स्वास्थ्य चौकीमा एन्टिबायोटिक सजिलै पाउने हुनाले त्यो क्षेत्रमा पनि कसरी कडाइ गर्ने भन्ने प्रश्न छ ।
दोस्रो कृषि तथा पशुपक्षीहरुमा पनि एन्टिबायोटिक एकदमै धेरै प्रयोग हुन्छ । पशुपक्षी व्यवसायीले व्यवसाय फस्टाओस् भन्नका लागि एन्टिबायोटिकहरु प्रयोगमा वृद्धि गर्नाले कुखुरा, माछामासु, दूधमार्फत मानवशरीरमा एन्टिबायोटिक प्रवेश गरिरहेको छ । यसलाई मल्टिडिसिपिलिनरी भनिन्छ । यसको नियन्त्रण अस्पतालमा काम गर्ने चिकित्सकबाट सम्भव छैन । अस्पतालमै कम गर्न मात्र सम्भव छ । एन्टिबायोटिकको प्रयोगलाई अस्पतालबाहिर कम गर्न सकिएन भने बिरामीको स्वास्थ्यमा दीर्घकालमा पर्ने असर रोक्न सकिन्न । एन्टिबायोटिकको दुरुपयोग रोक्नका लागि कृषि, पशु, स्वास्थ्य सबै क्षेत्र मिलेर काम गर्नुपर्ने देखिन्छ ।
पशुपक्षी र कृषिमा प्रयोग भएको एन्टिबायोटिकको असर मानवशरीरमा कसरी पर्छ ?
एन्टिबायोटिकको जथाभावी प्रयोगले यसको काम गर्ने क्षमतामा ह्रास आएको देखिन्छ । बिरामीलाई एन्टिबायोटिकको उचित प्रयोग थाहा नहुँदा पोल्ट्री र पशु उद्योगमा जथाभावी एन्टिबायोटिकको प्रयोग भइरहेको छ । कुखुरामा प्रयोग गरिएको एन्टिबायोटिक होस् या गाई–भैंसीमा प्रयोग गरिएको एन्टिबायोटिक होस्, यी सबै मासु या दूधको माध्यमबाट मानवशरीरमा पुग्छन् । मानिसमा मात्र हैन पशु र वनस्पतिमा समेत एन्टिबायोटिक रजिस्टेन्टको समस्या विकराल बन्दै गएको छ ।
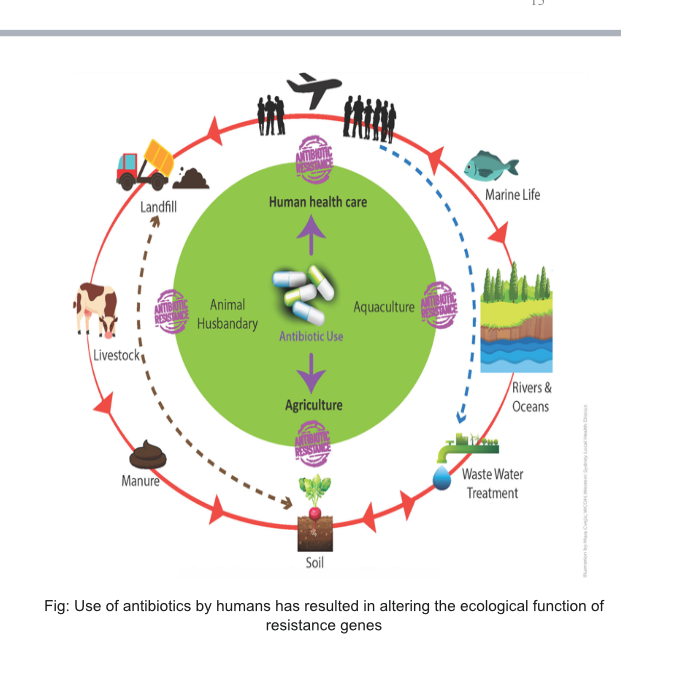
कुखुरालाई दिइएको एन्टिबायोटिकको अवशेष मासुमा रहिनै रहेको हुन्छ । एन्टिबायोटिक नरहे पनि कुखुराको शरीरमा किटाणु हुन सक्छ । त्यसलाई मार्न एन्टिबायोटिक प्रयोग गरिएको हुन्छ । त्यसमा भएको किटाणु एन्टिबायोटिकभन्दा बलियो भएर बसेको हुन्छ । मासु खाँदा किटाणु मानवशरीरमा प्रवेश गर्छ । यसरी पशुपक्षीबाट सरेको किटाणुलाई एन्टिबायोटिकले काम नगर्ने भैसकेको हुन्छ । यसले मानवशरीरमा प्रत्यक्ष असर गर्छ । कतिपय एन्टिबायोटिक तरकारी बालीमा, जनावरको छालामा स्प्रेको रुपमा ड्रपलेटबाट प्रयोग गर्ने गरिएको हुन्छ । तर उपयुक्त सुरक्षा उपाय अपनाएको पाइन्न । यस्तो अवस्थामा मानवशरीरमा खाँदा, छुँदा पनि एन्टिबायोटिक प्रवेश गर्छ । यसको परिणामस्वरुप आवश्यकता परेका बेला प्रयोग गरिने एन्टिबायोटिकले काम गर्न नसक्ने हुन्छ ।
मासु पकाउँदा त्यो तापक्रमले एन्टिबायोटिक नष्ट हुन्छ-हुँदैन ?
कतिपय किटाणु खाना पकाउँदा तापक्रमले मर्छन् तर एन्टिबायोटिकलाई जितेको किटाणु हामीले खाना पकाउने सामान्य तापक्रमले नष्ट हुँदैनन् । त्यसैले स्टेलाइजर गर्नुपरेको हो । अस्पतालमा स्टेलाइजरका लागि छुट्टै मेसिन हुन्छ । एन्टिबायोटिकबाट विकसित भएका किटाणुलाई मार्न छुट्टै तापक्रम हुनुपर्छ । त्यसले गर्दा मासु पकाएर खाएको छ भन्दैमा किटाणु नसर्ने होइन । कतिपय किटाणु मर्छन् तर पूरै मर्छन् भन्ने सोच्नु गलत हो । किटाणुको आफ्नै प्रकृति हुन्छ, नर्मल कुकिङ प्रेसरले पुग्दैन । १२१ डिग्री सेल्सियसमा १५ मिनेट पकाउनुपर्छ । हरेक अस्पतालमा अटोक्लेप मेसिन हुन्छ । बिरामीको उपचारमा प्रयोग गर्ने सामान प्रयोग गर्नका लागि त्यति तापक्रम प्रयोग गरिन्छ । दैनिक भान्सामा खाना पकाउन त्यति तापक्रम प्रयोग हुने सम्भावना नै हुँदैन ।
भाइरसको समस्यामा एन्टिबायोटिकले काम गर्छ कि नाइँ ?
औषधि प्रयोगमा ठूलो समस्या भनेको सामान्य रुघाखोकी लाग्दा पनि एन्टिबायोटिक प्रयोग गर्नु हो । कोभिड महामारी आएसँगै एन्टिबायोटिकको प्रयोग व्यापक हुन थाल्यो । रुघाखोकी लाग्ने शतप्रतिशत कारण भाइरस नै हो ।
भाइरसलाई एन्टिबायोटिकले कामै गर्दैन ।
यसका लागि एन्टिभाइरल भन्ने औषधि हुन्छ । त्यस्तो औषधि प्रयोग गर्नुपर्ने अवस्थामा पुग्ने थोरै बिरामी अस्पतालमा भर्ना गरी आईसीयुमै राख्नुपर्ने अवस्थाका लाई मात्र प्रयोग गरिन्छ । नत्र भाइरल संक्रमणलाई घरमा गर्ने सामान्य हेरचाह तातोपानी, बाफ लिनाले नै निको हुन्छ । यस्तो अवस्थामा जथाभावी एन्टिबायोटिक खानाले पछि जुन रोगलाई खानुपर्ने हो त्यो रोगलाई एन्टिबायोटिकले काम गर्दैन । भाइरसलाई कामै नगर्ने चिजलाई हामीले जबरजस्ती दिइरहेका छौँ ।
एन्टिबायोटिकको प्रयोगसम्बन्धमा हामीले कस्ता गल्ती गरिरहेका छौँ ?
प्रायः नेपालीमा एन्टिबायोटिकको पूरा डोज नखाने प्रचलन छ । जस्तो– कुनै रोगका कारण चिकित्सकले एन्टिबायोटिक सिफारिस गरेको अवस्थामा २ दिन एन्टिबायोटिक खाएपछि सामान्य सुधार भएमा बाँकी एन्टिबायोटिकको डोज पूरा गरिँदैन । त्यसलाई त्यत्तिकै राख्ने गरिन्छ । यस्तै गरी कुनै एन्टिबायोटिक १२ घण्टामा एकपटक, कुनै ८ घण्टामा एकपटक त कुनै दिनको एकपटक खानुपर्ने हुन्छ । तर हाम्रो बानी जुन बेला सम्झियो त्यति नै बेला खाने खालको छ । त्यस्तै गरी पूरा नखाएर छोडेका एन्टिबायोटिक औषधिहरु पछि त्यस्तै खाले समस्या देखियो भने आफूखुशी खाइदिने गरिन्छ । कहिलेकाहीँ त्यसको म्याद सकिइसकेको पनि हुन सक्छ । अर्को यो काम छैन भनेर जथाभावी फालिदिने पनि गरिन्छ । त्यो फालेको औषधिले माटोमा नै नर्मल इकोलोजी व्यवस्थापन गर्न चाहिने किटाणुहरुलाई नराम्रो असर गर्छ ।
एन्टिबायोटिक जथाभावी फाल्दा त्यहाँबाट उत्पादन हुने वस्तुहरुमा असर पर्छ । माटोमा फालेको एन्टिबायोटिक वा त्यो जमिनमा उम्रने वनस्पति घरपालुवा जनावरले खाए र मानिसले त्यसको मासु खायो भने पनि एन्टिबायोटिकले काम नगर्ने किटाणु मानिसको शरीरमा छिर्छ । एन्टिबायोटिक डाक्टरको सल्लाह अनुसार खानु मात्र ठूलो कुरा होइन, त्यसलाई कसरी डिस्पोज गर्ने, कसरी फाल्ने, कहिलेसम्म खान मिल्ने ? यी सबै कुरा बुझेर काम गरे मात्र एन्टिबायोटिक प्रभावकारी हुन सक्छ ।
एन्टिबायोटिक प्रयोगका विषयमा नीति–नियमहरु कस्ता छन् ?
यससम्बन्धमा नेपाल सरकारले छुट्टै नीति नै बनाएको छ । तर अनुगमन, नियमन गर्ने पक्ष अत्यन्तै कमजोर छ । चिकित्सकको सिफारिसविना एन्टिबायोटिक औषधि दिन नमिल्ने कानुनमा उल्लेख गरिएको छ तर जहाँ पनि एन्टिबायोटिक पाइन्छ । पशुपक्षीमा संक्रमण हुँदा मात्र प्रयोग गर्नुपर्ने औषधिहरु पशुपक्षी चाँडो बढ्छन्, मोटाउँछन् भनेर मनलाग्दी प्रयोग गर्ने गरिएको छ । यसो गर्नाले मानिसमा थप नकारात्मक असर पर्ने गरेको छ ।
खासमा एन्टिबायोटिक केको लागि प्रयोग हुने हो ?
ब्याक्टेरियाबाट भएको संक्रमण नियन्त्रणका लागि एन्टिबायोटिकको प्रयोग गरिन्छ । नेपालमा प्रायः रोग पत्ता लाउनेतिर लाग्नेभन्दा पनि लक्षण हेरेर एन्टिबायोटिक खाने-खुवाउने चलन छ । यसका परीक्षण विधि धेरै छन् । जस्तो– खोकी लागेको छ भने खकार जाँच गर्नुपर्छ । कतिपय रोगको रगत, पिसाब, दिसा जाँच गर्नुपर्छ । अनि मेनेन्जाइटिस हो-होइन भनी यकिन गर्न ढाडबाट पानी निकालेर जाँच गर्नुपर्छ । यति मात्र नभई एन्टिबायोटिक प्रयोग गरेको ४८ घण्टापछि रगतको कल्चर परीक्षण गरी हेरेर कतिको सुधार आएको छ, यसको आधारमा एन्टिबायोटिक घटाउनुपर्छ ।
एन्टिबायोटिक एकपटक खाएपछि कति अवधिमा पुनः प्रयोग गर्न मिल्छ ? सही प्रयोग कसरी गर्ने ?
आवश्यकता अनुसार प्रयोग गर्नुपर्छ । अहिलेसम्म एकपटक चलाएपछि काम नगर्ने भएको छैन । एन्टिबायोटिक एकपटक चलाएपछि ४८ घण्टा, ७२ घण्टामा परीक्षण गरेर अवस्था अनुसार औषधि घटाएर प्रयोग गर्नुपर्छ । यसरी परीक्षण गरेर सामान्य एन्टिबायोटिक सिफारिसका आधारमा मात्र चलाइएन भने एन्टिबायोटिकले काम नगर्ने सम्भावना हुन्छ । अहिले हरेक ३ वर्षमा एन्टिबायोटिकले काम नगर्ने अवस्था आइरहेको छ । १० वर्षअघि जुन एन्टिबायोटिकले आईसीयुमा राख्नुपर्ने बिरामीलाई निको हुन्थ्यो, अहिले सामान्य चोट लागेको बिरामीलाई चलाउनुपर्ने अवस्था आएको छ । पहिला सामान्य एन्टिबायोटिकले काम गथ्र्यो, अहिले कडाभन्दा कडा एन्टिबायोटिक चलाउनुपर्ने अवस्था आएको छ । त्यसैले अब कडा एन्टिबायोटिकले काम नगर्ने अवस्था आएको छ ।
विडम्बना के छ भने, पहिला पहिचान हुँदा ती एन्टिबायोटिकले ३० वर्ष, ४० वर्ष काम गर्थे । पहिला पत्ता लागेको एन्टिबायोटिकले १ सय वर्ष काम गरेपछि औषधिले कम काम गरेको प्रमाणित भएको थियो । अहिले ५ देखि ७ वर्षमै काम नगर्ने भैसक्यो । अहिलेका ब्याक्टेरिया धेरै बलिया भैसके, दुई वर्षभित्र एन्टिबायोटिक औषधि काम नगर्ने हुन्छन् ।
हाम्रो उद्देश्य भनेको अहिले भएको एन्टिबायोटिकलाई बचाइराख्ने र यो भन्दा कडा प्रयोग गर्नु नपरोस् भन्ने नै हो । यो पुस्तालाई मात्र हैन, अर्को पुस्तालाई पनि एन्टिबायोटिक बचाइराख्नु छ । यदि त्यस्तो भएन भने सामान्य चोटपटक लाग्दा पनि औषधिले काम नगरी संक्रमणका कारण मानिसको मृत्यु हुन सक्छ । शुरुमा एन्टिबायोटिक पत्ता लाग्दाको समयमा धेरै मानिसको संक्रमणले मृत्यु हुन्थ्यो । एन्टिबायोटिक पत्ता लागेर धेरै मान्छे बचाउन सकियो । अहिले त्यही एन्टिबायोटिक दुरुपयोगले गर्दा एन्टिबायोटिक मृत्युको कारण पनि भइरहेको छ । त्यसैले यसलाई उचित प्रयोग गर्नुपर्छ ।
विभिन्न अध्ययन अनुसार सन् २०५० सम्म संसारभर एन्टिबायोटिक रेजिस्टेन्ट मानिसको मृत्युको पहिलो कारण बन्ने आँकलन गरिएको छ । यस्तो अवस्था नआओस् भनेर अहिलेदेखि नै सजग हुनुपर्छ । ए मैले एकदिन खाएर के हुन्छ भन्दै हरेक मान्छेले जथाभावी एन्टिबायोटिक खाँदै जाँदा समस्या थेग्न नसक्ने गरी बढ्छ । यससम्बन्धमा हरेक निकायले चिन्तित भएर सोच्नुपर्ने अवस्था आएको छ ।
एन्टिबायोटिकको सही प्रयोगका लागि यसको प्रयोग गर्नुअघि चिकित्सकको सल्लाह लिनुपर्छ । चिकित्सकले दिएको सल्लाहबमोजिम एन्टिबायोटिकको पूरा प्रयोग सही तरिकाले गर्नुपर्छ । बीचैमा छाडे एन्टिबायोटिकले काम गर्न छाड्छ । आफूले प्रयोग गरेको एन्टिबायोटिक अरुसँग शेयर नगर्नुहोस् र बाँकी रहेका पुराना एन्टिबायोटिकहरु प्रयोग पनि नगर्नुहोस् । अन्त्यमा हामीले प्रयोग गर्ने एन्टिबायोटिक होसियारीपूर्वक प्रयोग गर्ने बानी बसालौँ ।
एन्टिबायोटिकको दुरुपयोग रोक्न कस्तो नीतिको खाँचो छ ?
सरकारले बनाएको नीतिलाई कडाइका साथ लागू गर्नुपर्छ । चिकित्सकको सिफारिसविना औषधि दिन मिल्दैन भनिएको छ । नेपालको भूगोलको आधारमा कतिपय स्थानमा सम्भावना छैन । यस्तो अवस्थामा राम्रोलाई राम्रो र नराम्रोलाई नराम्रो भन्न सक्नुपर्छ । सम्भव हुने ठाउँमा मात्र एन्टिबायोटिक नियन्त्रण भयो भने धेरै राम्रो हुन्छ । सुगर, प्रेसरको औषधि खान बिरामीले १० पटक सोच्छन् र परामर्श लिन्छन् तर एन्टिबायोटिक खान कसैलाई सोध्दैनन् । सीधै मेडिकलमा गई किनेर खान्छन् । अस्पतालमा लामो समय लाइन बस्नुपर्छ, मेडिकलमा गए सीधै पाउने भएर पनि यसको दुरुपयोग भएको हो । यससम्बन्धमा आम नागरिकलाई चेतना जगाउन आवश्यक छ ।
विश्व स्वास्थ्य संगठनले निकालेको जर्नलमा उल्लेख भए अनुसार १० जना बिरामी हेर्दा २ देखि ३ जना बिरामीलाई एन्टिबायोटिक चलाउनुपर्छ र लेखिन्छ पनि । त्यो लक्षणको आधारमा फार्मेसीमा गएर औषधि खरिद हुन्छ । पछि गएर त्यो लक्षणको आधारमा यस्तो भयो भने यो एन्टिबायोटिक दिने हो, यही खानुस् भनेर अरुलाई बेच्छन् ।
एउटै रोगको लक्षण धेरै खालको हुन सक्छ । अस्पतालमा ल्याब परीक्षण गरेर रोगको आधारमा औषधि चलाइने हुँदा अनावश्यक चलाइन्न । अबका दिनमा बन्ने एन्टिबायोटिक अत्यन्तै कडा र महँगो हुन्छ । नेपालीले खरिद नै गर्न सक्दैनन् । बाहिरी देशहरु १५ वर्षअघि जहाँ थिए हामी त्यहीँ छौं । विदेशी मुलुकहरुले ५० वर्ष सुरक्षा गरिसके, हामी औषधि नै किन्न नसक्ने अवस्थामा पुगेका छाैं । नसर्ने रोगमा जसरी सचेतना बढेको छ, सरुवा रोगमा पनि जनचेतना हुनु जरुरी छ । ज्ञानकै अभावमा यो अवस्था सृजना भएको हो ।
